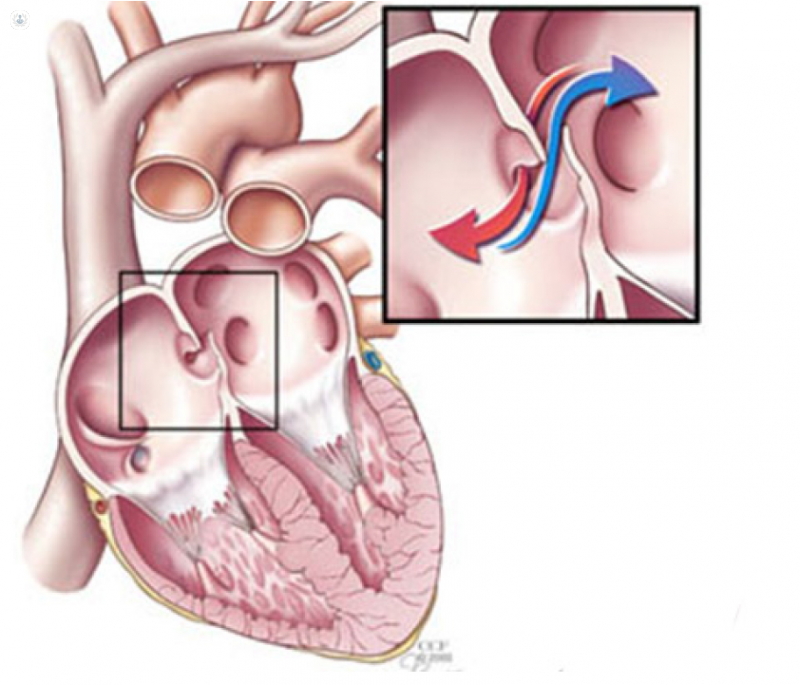
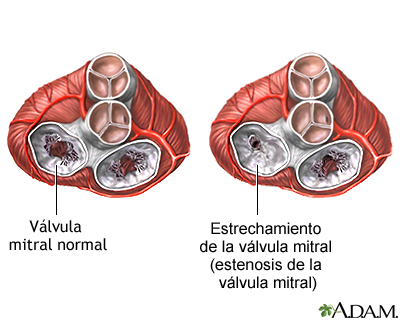
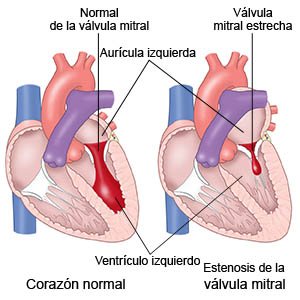
El foramen oval es una apertura natural cuya función es permitir el paso de la sangre oxigenada de la aurícula derecha a la aurícula izquierda durante la vida fetal. Además, gracias a este foramen los nutrientes que llegan a la madre por medio de la placenta y la vena umbilical pueden alcanzar el cerebro y el resto de los órganos fetales. En el momento del nacimiento, los cambios que se producen en la circulación hace que aumente la presión en la aurícula izquierda y por lo tanto se verá favorecido su cierre. En algunas personas, este cierre no se produce y será lo que conocemos como foramen oval permeable.
El foramen oval es una apertura natural cuya función es permitir el paso de la sangre oxigenada de la aurícula derecha a la aurícula izquierda durante la vida fetal. Además, gracias a este foramen los nutrientes que llegan a la madre por medio de la placenta y la vena umbilical pueden alcanzar el cerebro y el resto de los órganos fetales. En el momento del nacimiento, los cambios que se producen en la circulación hace que aumente la presión en la aurícula izquierda y por lo tanto se verá favorecido su cierre. En algunas personas, este cierre no se produce y será lo que conocemos como foramen oval permeable.
SÍNTOMAS
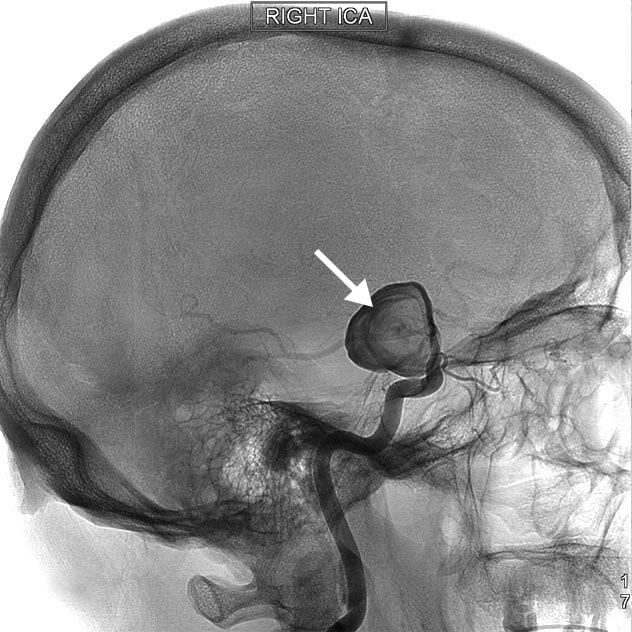
Por lo general, las personas que tienen esta patología no presentan ningún síntoma, y se descubrirá al llevar a cabo un ecocardiograma por otra razón (estudio de soplos, por ejemplo). En ocasiones, propicia la aparición de un ictus o accidente cerebrovascular al facilitar el paso del coágulo de sangre (formado en las piernas, de manera habitual) a través del foramen oval a la circulación sistemática y por ella al cerebro. A veces, también se relaciona esta patología con una mayor posibilidad de padecer migrañas.